Известно, что требования к обезболиванию в различных клинических ситуациях существенно различаются, что обусловлено этиологией и характером болевого синдрома, качеством и степенью необходимого конечного обезболивающего эффекта и многими другими причинами, которые часто существенно затрудняют выбор методики обезболивания (Tuttle, 1985; Wite, 1986; Foley, 1986; Вейн, Авруцкий, 1997, Тома, Нэш, 2003). На практике существуют возможности обеспечения различных уровней аналгезии средствами, эффект действия которых связан с непосредственным прямым обезболивающим влиянием, с уменьшением воспалительного процесса, отека тканей. Кроме того конечный обезболивающий эффект может быть основан на опосредованных действиях аналгетических средств.
Патогенезу и лечению боли и болевых синдромов посвящено огромное количество исследований (Warfield, 1993; Авруцкий, Смольников, 1997; Вейн, Авруцкий, 1997 и т. д.).
Общие принципы лечения боли предусматривают клиническую оценку состояния нейрофизиологических и психологических компонентов ноцицептивной и антиноцицептивной систем и воздействие на все уровни организации этих систем (Вейн, Авруцкий, 1997). Основные принципы обезболивания следующие:
1. устранение источника боли и восстановление поврежденных тканей;
2. воздействие на периферические компоненты боли – соматические (устранение воспаления, отека и др.) и нейрохимические (стимуляцию болевых рецепторов);
3. торможение проведения болевой импульсации по периферическим нервам (введение локальных анестетиков, алкогольная и феноловая денервация, перерезка периферических нервов, ганглиэктомия);
4. воздействие на процессы, происходящие в задних рогах спинного мозга:
· введение опиоидов системно или локально (эпидурально или субдурально), что обеспечивает усиление энкефалинергического торможения болевой импульсации;
· электростимуляция и другие методы физической стимуляции (физиопроцедуры, акупунктура, чрескожная электронейростимуляция, массаж и др.), вызывающие торможение ноцицептивных нейронов заднего рога путем активации энкефалинергических нейронов;
· применение препаратов, воздействующих на ГАМК-ергические структуры;
· применение препаратов агонистов α2-адренорецепторов и др.;
· использование блокаторов обратного захвата СТ, повышающих концентрацию этого нейротрансмиттера в ядрах ретикулярной формации мозгового ствола, из которых исходят нисходящие тормозящие пути, воздействующие на интернейроны заднего рога;
5. воздействие на психологические (и одновременно на нейрохимические) компоненты боли с применением психотропных фармакологических препаратов (антидепрессанты, транквилизаторы, нейролептики), использование психотерапевтических методов;
6. устранение симпатической активации при соответствующих хронических болевых синдромах (симпатолитические средства, симпатэктомия).
Одной из актуальных проблем обезболивания является повышение эффективности анестезиологической защиты пациента во время и после хирургического вмешательства, поскольку существующие методы комбинированной анестезии, особенно послеоперационного обезболивания, не являются полностью надежными.
Принцип предупреждающего обезболивания (профилактика боли) заключается в применении аналгетиков до начала оперативного лечения, что позволяет предотвратить возникновение периферической и центральной сенситизации (Буров, 2003, Котаев, Бабаянц, 2004, Верткин и др., 2006) (рис. 2.7).
Оптимального метода послеоперационного обезболивания в настоящее время не существует. Выбор лекарственных препаратов и методов обезболивания определяется опытом анестезиолога, материальными возможностями и другими факторами.
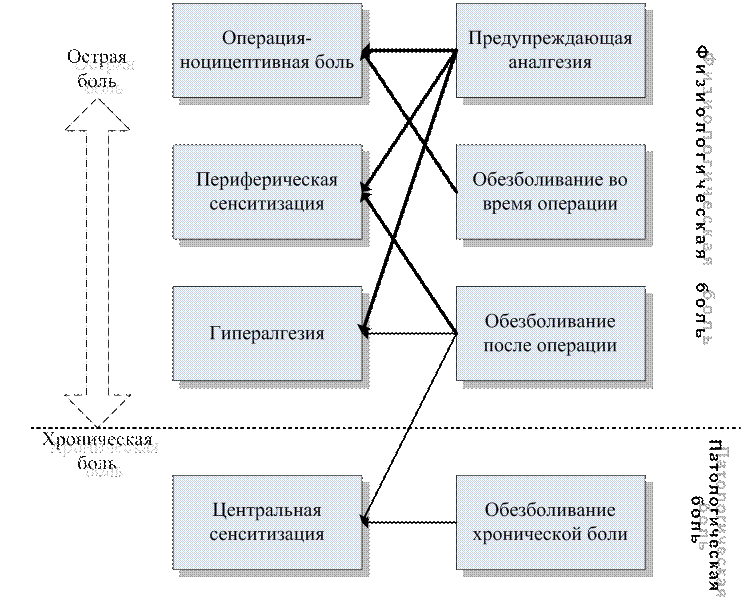
Рис. 2.7. Стратегия лечения боли (по Kissin I., 2000).
Примечание: толщина стрелок соответствует эффективности воздействия.
Автор — Джелдубаева Эльвиза Рашидовна